¿QUE ES LA MUERTE?

La muerte es el término de la vida, a causa, de la imposibilidad orgánica de sostener el proceso homeostático. Se trata del final del organismo vivo, que se había creado a partir de un nacimiento.
CAUSAS MAS FRECUENTES DE LAS MUERTES

MIEDO ANTE LA MUERTE
Tanatofobia: es el miedo excesivo a la muerte propia o ajena. Si se tiene esta fobia, los pensamientos relacionados con la muerte rondan tu mente en todo momento y te causan mucha ansiedad.
CAUSAS DE LA TANATOFOBIA
- La tanatofobia puede haberse adquirido por una experiencia traumática o por observación.
- La otra posibilidad es que se interiorizado un miedo a la muerte que otra persona te trasmitió.
- Por ejemplo, es común que los niños interioricen miedos que les trasmiten sus padres.
SÍNTOMAS:
- Debilidad
- mareos
- Boca reseca.
- Sudor frío.
- Taquicardia
- Náuseas
- Dolor de estómago
- Dolor en el pecho.
- Temblores.

Ángel Morales
ANTE LA MUERTE PROPIA. ETAPAS:
Normalmente nosotros no pensamos en la muerte estos pensamiento suele verse más que todo en aquellos subjetos cercanos a tal trance como los son los enfermos terminales porque en ellos van hacer consiente que van a morir por tal enfermedad.
Todos nos proyectamos un trayeccion de futuros para nuestra vida en la que cabe la posibilidad remota de nuestra muerte, por lo cual no hacemos planes a la edad de 80 años porque no estamos seguro de llegar a haya mientras que en el enfermo terminal esta trayectoria se para debido a las crisis, es cuando proyecta la trayectoria real de la muerte.
En estas actitudes inciden factores diversos: personalidad, duración de la enfermedad.), edad del paciente, lugar de la asistencia, tipo de enfermedad, entorno familiar, educación, creencia religiosa, presencia o no de dolor… sea como sea, estas actitudes unidas al sufrimiento psíquicos conllevan a la aparición de dos procesos de nuestra propia muerte que son las agonía y el acto de morir como tal. Estas formas para los enfermes terminales son miedo, la cual se evidenciara el medio en la última etapas de vida en:
- Miedo al proceso de la agonía en sí: la mayoría de los enfermos terminales se plantean dudas y se angustian porque el hecho de morir les implicará grandes sufrimientos físico o psíquico.
- Miedo a perder el control de la situación: el proceso terminal vuelve al paciente cada vez más dependiente de los demás, hasta llegar a perderse el control de sí mismo temiendo así que todas las decisiones sobre él las tomen los demás.
- Miedo a lo que acontecerá a los suyos tras su muerte: así se preocupan especialmente por lo que le sucederá a su familia.
- Miedo al miedo de los demás: como dijo un poeta «no he sabido jamás lo que es el miedo hasta que lo vi en los ojos de los que me cuidaban».
- Miedo al aislamiento y a la soledad: los pacientes suelen tener miedo a estar solos a la hora de morir.
- Miedo a lo desconocido: la perspectiva de nuestra muerte hace inevitable el planteamiento del más allá, ¿qué ocurre después de la muerte?
Diversos actores no exponen fases o etapas actitudinales y las emociones de los enfermo terminales
Berger y Hortolá nos hablan de tres fases caracterizadas, cada una de ellas, por los siguientes síntomas:
- Regresión, con pérdida de independencia y libertad, pérdida de identidad propia… todo ello con melancolía, depresión, agresividad y culpa.
- Repliegue sobre sí mismo, con aislamiento y pérdida del «self» y Ansiedad


KÜBLER-ROSS nos presenta sus tan conocidas cinco fases de negación/aislamiento, ira, pacto o negociación con Dios, depresión final, si se han superado convenientemente las anteriores fases.
exhaustivos- Pattison nos indica que cuando nos encontramos en el período de trayectoria real de la muerte, tras la toma de conciencia de la misma, se pasan tres fases clínicas:
- Una crisis aguda, cuando se tiene el conocimiento de que la enfermedad es terminal.
- Una fase de vivir/morir crónico, con ansiedad intensa (muerte en vida).
- La fase terminal, cuando todo se va apagando junto a las señales de debilidad que van apareciendo.

ANTE LA MUERTE DEL OTRO. ETAPAS DEL DUELO:
Pero este proceso terminal también genera ansiedad y cambios actitudinales en los familiares, amigos y allegados… Ante este miedo y esta ansiedad se ponen en marcha ciertas estrategias defensivas tales como:
- Evitar problemas con el enfermo y trasladándolo a un hospital y afrontar la convivencia cotidiana con él, cabe resaltar que para muchas paciente preferiría morir en su casa
- El otro es Ante la muerte del otro. Etapas del duelo: evitar aludir a gravedad de la enfermedad lo que lleva al aislamiento del paciente
Lily Johana Llorente Benavides
MEDICIÓN DE LA ANSIEDAD/MIEDO ANTE LA MUERTE
La medida de las actitudes hacia la muerte puede llevarse a cabo mediante diversos procedimientos:
entrevistas semiestructuradas, técnicas proyectivas y escalas o cuestionarios, las cuales tendremos que se clasifican en escalas
Escala de miedo a la muerte de Boyar
Escala de miedo a la muerte de Collet-lester
Escala de actitudes ante la muerte de Lester
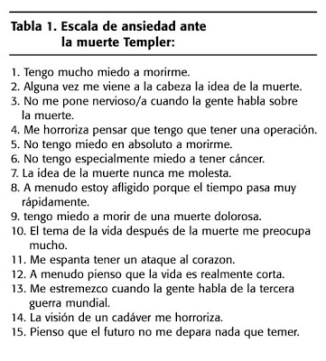
Escala de ansiedad ante la muerte (DAS) de Templer
de la cual tenemos un ejemplo:
ACTITUDES DE LOS PROFESIONALES SANITARIOS ANTE LA MUERTE
los profesionales con base a la muerte reconocen que adoptan una actitud de
NO QUERER NOMBRAR A LA MISMA MUERTE
NO ser mensajero de la muerte, ya que aun en el algunos profesionales no se ha perdido el humanismo de ser un buen medico
según kasper :
«parece que los médicos tienen más miedo a la muerte que los enfermos». ya por su actitud tan relevante de comentarle a un paciente que pasa por sus últimos momento
NO MIRAR CARA A CARA AL ENFERMO
Muchos sanitarios no miran cara a cara, y sobre todo a los ojos, a los pacientes moribundos por temor.
Lo grave es que el enfermo lo nota y se ve a sí mismo como desahuciado, como un apestado (separado, a veces, del resto de una sala por una cortinilla).

LO QUE SE DEBE HACER:
- Relación medico-paciente
- Saber ponerse en el lugar del otro.
- Sentir como el o ella.
- Disponerse a ayudarle cuando enfrenta dificultades.
por lo cual el enfermo o la persona que pasa sus ultimas horas de vida, tendrá un mejor trato y desde un principio sabrá, de que sus derechos nunca fueron respaldados



Att: Anyela Gonzalez
CONCEPTO DE MUERTE EN NIÑOS Y ADOLESCENTES
Los adultos y los niños manifiestan actitudes distintas y diferenciadas ante la muerte
- En la infancia estas actitudes están en función del nivel de comprensión de los conceptos en torno a la muerte («está muy enfermo y va a morir», «va a morir» y «muerto») así hasta los dos años no suelen presentar reacciones graves inmediatas, aunque a veces se ha evidenciado aflicción; sobre los 3-4 años comienza a surgir el miedo a la muerte (más por el desamparo que les acarrearía la muerte de sus seres queridos, puesto que apenas se asume la propia muerte).


- En la niñez se suelen desarrollar juegos para controlar el miedo y/o la pena que les evoca la muerte, también pueden producirse cambios de conductas ante la muerte de familiares tales como: desobediencia, agresividad, mal rendimiento escolar y acentuado interés por el tema de la muerte, a veces asociado al hecho de dormir.
Sin embargo de los 5 a los 10 años el temor a la muerte suele disminuir porque se inviste al procedimiento de cierta trascendencia («está en el cielo», «está con el Niño Jesús»).


- En la pre-adolescencia y adolescencia es difícil establecer pautas fijas, aunque ya se empieza a establecer el temor a la muerte relacionado con el proceso terminal (dolor, sufrimiento, soledad), evidenciándose poco a poco la asunción de la muerte propia. Sea como sea, la ansiedad y la melancolía suelen aparecer en estas edades ante la idea de la muerte propia; también es frecuente la identificación con personas del entorno, por ello si se da una fuerte identificación con alguien que ha fallecido podría darse una actitud suicida.


SENTENCIA T-970 DE 2014 DE LA CORTE CONSTITUCIONAL, LA EUTANASIA.
Esta ley que aun no esta aprobada en Colombia, busca otorgarle a las personas una muerte digna, en caso de sufrir una enfermedad terminal.
¿CÓMO SE APLICARÁ LA EUTANASIA?
La persona que desee morir dignamente deberá ser un enfermo terminal (esto lo decide el médico tratante), y ser mayor de edad. Si no está consciente y está en estado vegetativo debió haberlo conversado con la familia y dejarlo estipulado de forma verificable.
El procedimiento que debe realizarse en todos los hospitales debe ser gratuito. Si el médico tratante se niega a realizarla por motivos personales, debe la IPS garantizarle al paciente que el procedimiento se lo realice otro médico del hospital. Si sucede que en la clínica ningún médico desea realizarlo deberá la EPS trasladar al paciente a otra sede de su red hospitalaria para que se le practique.
PARA QUE UN MÉDICO PRACTIQUE LA EUTANASIA EN EL PAÍS SE DEBEN CUMPLIR LOS SIGUIENTES PASOS:
- El enfermo terminal, quien debe ser mayor de edad, debe expresar su voluntad de practicarse este procedimiento a su médico tratante.
- El médico debe presentarle al enfermo todas las opciones y alternativas terapéuticas a las que puede someterse para tratar su enfermedad.
- La persona, luego de escuchar dichas opciones, debe nuevamente reiterar su voluntad de practicarse dicho procedimiento.
- El médico tratante le entregará la información al comité científico, que decidirá si se cumplen las condiciones para que se continúe con el proceso. Este comité conformado por un médico especialista, un abogado y un psiquiatra o psicólogo clínico deben tenerlo todos los hospitales.
- Dicho comité tiene un plazo de 10 días para examinar el caso y tomar la decisión definitiva.
- Si el comité dice que se debe continuar con el procedimiento, nuevamente se le pregunta al paciente si está seguro, si decide que sí quiere aplicarlo, el hospital tiene un plazo de 15 días para efectuar el protocolo médico determinado por el Ministerio.
Es importante aclarar que en cualquier momento el paciente puede desistir que le practiquen la eutanasia.
¿QUÉ PASA CUANDO EL PACIENTE ESTÁ EN ESTADO VEGETATIVO?
El paciente tuvo que expresar a su familia previamente a la enfermedad que quería que se le practicara la eutanasia, esto de una forma verificable (una grabación, de forma escrita, o video) que la familia pueda presentar a las autoridades médicas. La familia no puede decidir por el paciente.
Por tal motivo el ministro de Salud aconseja hablarlo con la familia “Ustedes deben tener una conversación con su familia y dejar algo firmado, o por ejemplo ya se ha visto que lo hacen por medio de videos en Youtube”.
¿Y SI EL MÉDICO NO QUIERE PRACTICAR LA EUTANASIA?
En este caso puede existir objeción de conciencia individual pero no puede existir objeción de conciencia institucional. Un médico tiene derecho a decidir si la realiza o no, puede negarse a hacerlo por sus convicciones morales o religiosas, pero el hospital debe conseguir otro médico que esté dispuesto a hacerlo.
La EPS tendría que conseguir dentro de su red otro hospital que pueda hacerlo.
CASOS EN QUE NO APLICA ESTE PROCEDIMIENTO
- Enfermedades degenerativas.
- Menores de edad que sean enfermos terminales.
- Suicidio asistido.
Carlos González







